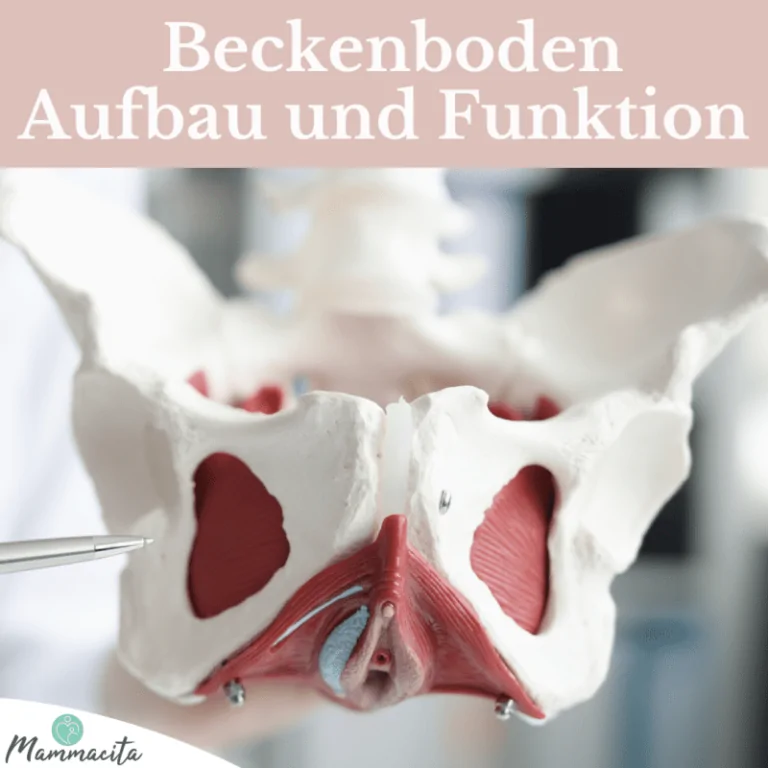
Was ist ein Paravaginaldefekt?
Ein Paravaginaldefekt ist eine spezifische Form der Beckenbodenschwäche, bei der die seitliche Aufhängung der vorderen Scheidenwand beschädigt ist. Stell dir vor, deine Vagina wird an den Seiten wie eine Hängematte von stabilem Bindegewebe am Beckenknochen gehalten. Bei einem Paravaginaldefekt ist genau diese seitliche Halterung – medizinisch als Fascia endopelvina am Arcus tendineus fasciae pelvis bezeichnet – abgerissen oder überdehnt.
Durch diesen Verlust an seitlichem Halt kann die vordere Scheidenwand nachgeben und nach unten sinken. Da die Harnblase direkt auf dieser Wand liegt, führt ein Paravaginaldefekt sehr häufig zu einer Blasensenkung, der sogenannten Zystozele. Betroffene Frauen spüren oft ein Druck- oder Fremdkörpergefühl in der Scheide, so als ob „etwas herausfällt“.
Typische Ursachen für einen Paravaginaldefekt sind:
- Vaginale Geburten, insbesondere wenn sie sehr schnell verlaufen oder das Kind sehr groß ist.
- Eine angeborene Bindegewebsschwäche.
- Chronischer Druck auf den Beckenboden, zum Beispiel durch starkes Pressen bei Verstopfung, chronischen Husten oder regelmäßiges Heben schwerer Lasten.
- Hormonelle Veränderungen in den Wechseljahren, die das Bindegewebe schwächen können.
Die Diagnose erfolgt durch eine sorgfältige gynäkologische Untersuchung, bei der die Stabilität der seitlichen Scheidenwand geprüft wird. Ein Paravaginaldefekt ist gut behandelbar. Je nach Ausprägung kommen gezielte Beckenbodenphysiotherapie, Pessare oder eine operative Rekonstruktion infrage, um die seitliche Stütze wiederherzustellen. Wenn du solche Symptome bei dir bemerkst, wisse, dass du nicht allein bist und es wirksame Hilfe gibt.