Der Beckenboden – ein Netzgeflecht aus Bindegewebe, Bändern und unterschiedlichen Muskeln – gibt unseren Bauch- und vor allem den Beckenorganen einen sicheren Halt und unterstützt zudem die Harnröhren- und Afterschließmuskulatur. Ist dieser Halteapparat geschwächt, kann es zu einer sogenannten Gebärmuttersenkung kommen. Das bedeutet, dass die Gebärmutter tiefer ins Becken nach unten rutscht. Es kommt möglicherweise zu Beschwerden wie einem Fremdkörpergefühl in der Scheide, Inkontinenz oder Schmerzen.
Erfahre in diesem Artikel alles über die Ursachen und die Behandlungsmöglichkeiten einer Gebärmuttersenkung.
Das Wichtigste auf einen Blick
- Zu einer Gebärmuttersenkung (Uterusprolaps) kann es kommen, wenn der Beckenboden und /oder der Bandapparat der inneren Geschlechtsorgane seine Kraft und Elastizität verliert. Infolgedessen kommt es zu einer Senkung der Gebärmutter ins kleine Becken.
- Eine leichte Gebärmuttersenkung bereitet häufig keinerlei Beschwerden.
- Eine Gebärmuttersenkung ist kein Hindernis für eine spätere Schwangerschaft und Geburt. Auch Gefährdungen für Mama und Kind sind damit nicht verbunden. Ggf. macht es Sinn in einer Folgeschwangerschaft ein Pessar zu tragen.
- Zur Prävention, aber auch zur Behandlung einer leichten Senkung der Gebärmutter braucht es ein gezieltes Beckenbodentraining, regelmäßige Bewegung und eine gesunde, ausgewogene Ernährungsweise.
- Während der Schwangerschaft und nach der Geburt hilft Rückbildungsgymnastik, die Beckenbodenmuskulatur gezielt zu stärken und permanente Überdehnungen von Bindegewebe und Muskeln zu vermeiden.
Was ist eine Gebärmuttersenkung?
In der Regel verbinden die Muskeln und das Bindegewebe unseres Körpers die inneren Organe fest miteinander und sorgen dafür, dass alles ordnungsgemäß an seinem Platz bleibt. Zu diesen Haltestrukturen gehören Bänder (Ligamente), Bindegewebe sowie die Beckenbodenmuskulatur. Sind diese Strukturen geschwächt, können sie die Gebärmutter nicht mehr ausreichend stabilisieren und es kommt zu einer Absenkung.
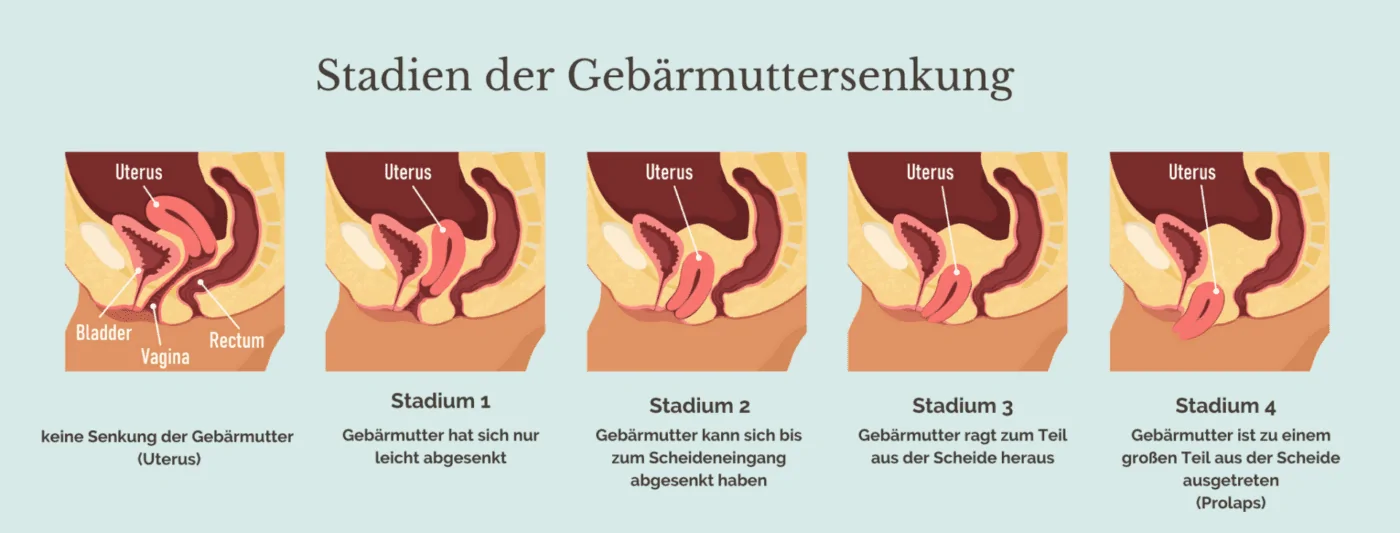
- Bei einer Gebärmuttersenkung – in der medizinischen Fachsprache als „Descensus Uteri“ bezeichnet – kommt es zu einem Absinken der Gebärmutter (Uterus) nach unten. In besonders ausgeprägten Fällen tritt die Gebärmutter zum Teil oder sogar vollständig durch die Scheide nach außen: In einem solchen Fall sprechen Mediziner von einem Gebärmuttervorfall (Uterus Prolaps). In leichten Fällen verursacht eine Gebärmuttersenkung keine Symptome, doch meistens treten diverse Beschwerden auf.
- Neben einer Gebärmuttersenkung kann es auch zu einer Scheidensenkung – medizinisch „Descensus vaginae“ – kommen. Hierbei sinkt die Vagina nach unten hin ab, sodass sich die Scheide durch die Vaginalöffnung stülpt. Hängen dabei Teile aus der Scheide heraus, sprechen Mediziner von einem Scheidenvorfall (Vaginalprolaps oder Prolaps vaginae). Typische Symptome für eine Scheidensenkung sind ein Fremdkörpergefühl in der Scheide und Probleme beim Wasserlassen.
In vielen Fällen tritt eine Gebärmuttersenkung mit einer Scheidensenkung (Scheidenvorfall) zusammen auf. Viele Frauen haben bei leicht ausgeprägten Formen keine Beschwerden, eine stärkere Senkung muss jedoch ärztlich behandelt werden. Oftmals sind aufgrund der engen Lagebeziehungen zwischen den Beckenorganen auch der Darm sowie die Harnblase betroffen.
Ursachen & Risikofaktoren: Wie kommt es zu einer Gebärmuttersenkung?
Eine Scheiden- oder Gebärmuttersenkung ist meist durch verschiedene Faktoren bedingt. Hierzu gehören:
- Natürlicher Alterungsprozess: Mit fortschreitendem Lebensalter verliert der Halteapparat von Blase, Gebärmutter und Vagina zunehmend an Elastizität. Spätestens nach den Wechseljahren prägt sich, durch den sinkenden Östrogenspiegel, bei nahezu allen Frauen eine – häufig nur leichte – Scheiden- und Gebärmuttersenkung aus.
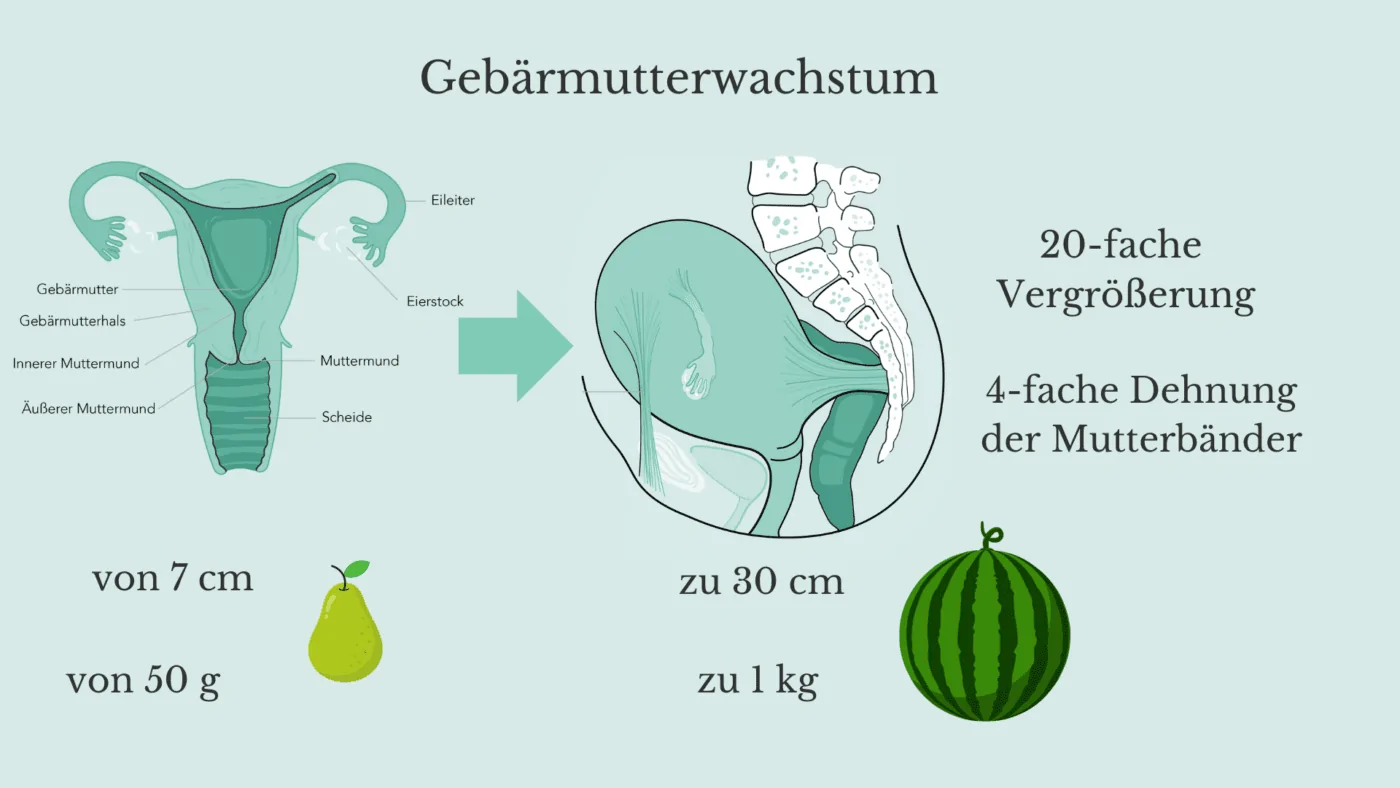
- Schwangerschaft & Geburt: Jede Schwangerschaft und Geburt sind eine Belastung für den Beckenboden sowie die Muskeln und Haltebänder des Beckens. Wie Du der Zeichnung unten entnehmen kannst, wächst die Gebärmutter in der Schwangerschaft von der Größe einer Birne zu der Größe einer Melone heran. Dieses enorme Wachstum führt unweigerlich zu einer Dehnung der sogenannten “Mutterbänder”, das sind die Bänder (med. Ligamente), die den Uterus im Becken fixieren. Diese Bänder dehnen sich bis zum 4-fachen ihrer ursprünglichen Länge. Während der Schwangerschaft macht sich diese Belastung beispielsweise durch ein Ziehen im unteren Rücken oder in den Schamlippen und/oder Leisten bemerkbar. Man kann sich vorstellen, dass die Mutterbänder nach der Geburt eine Weile brauchen, um sich zu verkürzen und wieder ausreichend Stabilität zu erreichen. Man geht von ungefähr 4 Monaten aus. Ein zu früher Einstieg ins Joggen nach der Geburt kann beispielsweise dazu führen, dass sich der Bandapparat nach der Geburt nicht zurückbildet und es in Folge dessen zu einer Gebärmuttersenkung kommt. Daher ist nach der Geburt nicht nur Rückbildungsgymnastik für den Beckenboden enorm wichtig. Man sollte dem Körper auch genug Zeit zur Regeneration geben bevo man mit belastenderen Sportarten (High Impact) beginnt. Insbesondere bei sehr schweren Babys oder bei Mehrlingen kann es zu einer bleibenden Überdehnungen der Bänder kommen. Auch die Anzahl der Schwangerschaften, das Alter der Mutter können die Entstehung einer Gebärmuttersenkung nach einer Schwangerschaft beeinflussen.
- Körperliche Arbeit: Schwere körperliche Arbeiten wie etwa das Heben oder Tragen schwerer Lasten hat eine ungünstige Auswirkung auf die Stabilität des Bindegewebes sowie des Beckenbodens, denn oftmals entsteht dadurch Druck im Bauchraum, der auf den Beckenboden und Beckenorgane einwirkt.
- Ernährung und Bewegung: Ein ausgewogener Lebensstil bestehend aus gesunder Ernährung und ausreichend körperlicher Aktivität spielt ebenfalls eine wichtige Rolle, denn Übergewicht gilt als weiterer Risikofaktor für eine Gebärmuttersenkung. Auch chronischer Husten und chronische Verstopfung stehen im Verdacht, die Beckenbodenstabilität negativ zu beeinflussen. Daher wirkt eine ballastoffreiche Ernährung stuhlauflockernd und Verstopfungen entgegen.
- Genetische Komponente: Auch dieser Aspekt sollte bei der Entstehung einer Gebärmuttersenkung nicht außer Acht gelassen werden, denn Bindegewebsschwächen treten oftmals familiär gehäuft auf. Darüber hinaus spielen Lageanomalien der Gebärmutter ebenfalls eine Rolle.
Merke: Druck auf den Beckenboden und die Beckenorgane, egal in welcher Form (ob durch Husten, starkes Pressen bei der Geburt oder beim Toilettengang, schweres Heben, High Impact Sport etc.) führen auf Dauer zu einer Schwächung von Beckenboden und Bändern der Beckenorganen. Zur Behandlung und Prävention sollte der Beckenboden bestmöglich vor Druck geschützt werden.
- nach vaginaler Geburt oder Geburt durch Kaiserschnitt
- 8-Wochen-Programm für ein fittes Körpergefühl nach der Geburt
- jede Woche ein neues Trainingsvideo
- umfangreiches Hintergrundwissen zu Beckenboden und Rektusdiastase und Selbsttests sind inklusive
- Rückbildungsgymnastik zur Stärkung des Beckenbodens, der Bauch- und Rückenmuskulatur
- 7 Tage lang für 1,00 € testen - einfach und risikofrei
79,00 €
Gebärmuttersenkung Symptome: Wie wird eine Gebärmuttersenkung sichtbar?
Frauen mit einer leichten Beckenbodenschwäche haben häufig gar keine Beschwerden. Sinken die Organe aber stärker ab, können typische Symptome auftreten:
- Gefühl, dass etwas nach unten drückt
- Fremdkörpergefühl im Unterleib
- Blasenschwäche, häufiger Harndrang oder Probleme beim Wasserlassen
- Ziehen und Unterleibsschmerzen
- Schmerzen beim Geschlechtsverkehr
- Probleme beim Stuhlgang
- Rückenschmerzen
- Blutungen oder Druckgeschwüre in der Scheide
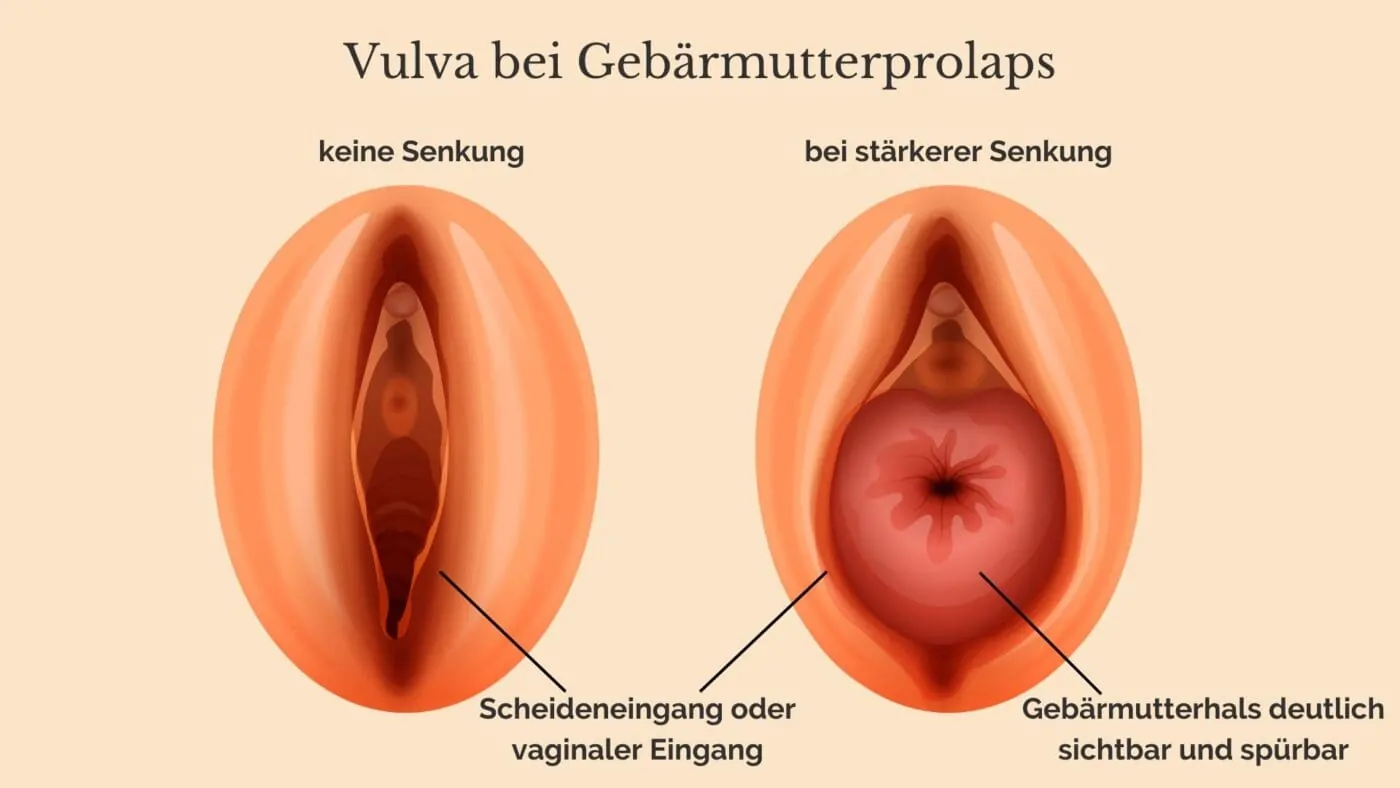
Schmerzen-, Fremdkörper- und Druckgefühle machen sich vor allem im Stehen, beim Laufen oder beim Stuhlgang bemerkbar. Im Liegen lassen die Beschwerden in den meisten Fällen nach. Besonders belastend wird es, wenn sich aus einer Gebärmuttersenkung ein Gebärmuttervorfall entwickelt, das heißt, die Scheide und/oder die Gebärmutter aus der Scheidenöffnung hervortreten und sich sichtbar nach außen stülpen.
Wird eine Gebärmuttersenkung sichtbar, so ist häufig auch das Sexualleben stark beeinträchtigt, denn Frauen mit einer starken Senkung leiden unter ausgeprägten Schamgefühlen.
Diagnose: Lässt sich eine Gebärmuttersenkung ertasten?
Bei Verdacht auf eine Gebärmuttersenkung beziehungsweise einen Gebärmuttervorfall (Gebärmutterprolaps) ist der Frauenarzt der richtige Ansprechpartner. In einem ersten Gespräch wird Deine Krankengeschichte erfragt (Anamnese) und Du kannst Deine Symptome schildern. Anschließend erfolgt eine gynäkologische Untersuchung – mithilfe eines Spekulums sowie einer Tastuntersuchung. Dabei werden die Bauchorgane zum einen über die Scheide und zum anderen von außen abgetastet. Im Rahmen einer Rektaluntersuchung kann die genaue Lage des Darms festgestellt werden.
Ein wichtiges Instrument für die Diagnose einer Gebärmuttersenkung ist auch eine Ultraschalluntersuchung, denn auf diese Weise lässt sich die Lage der Gebärmutter sowie der Harnblase genau ermitteln. Auch die Lage von Darm und Nieren lassen sich mithilfe des Ultraschalls exakt abbilden. Ab dem 35. Lebensjahr ist eine solche Untersuchung generell ratsam, auch ohne das Vorliegen konkreter Beschwerden, denn eine Gebärmuttersenkung muss sich im Anfangsstadium nicht zwangsläufig durch bestimmte Symptome bemerkbar machen.
Bestehen Probleme beim Wasserlassen, kann auch die Blasenfunktion untersucht werden. Ein sogenannter Husten-Stresstest kann das Ausmaß einer Harninkontinenz abbilden und auch die Restharnbestimmung mithilfe des Ultraschalls gibt Hinweise auf die Funktion der Harnblase.
Wichtig: Die vaginale Tast- und Ultraschalluntersuchung sollte auch im Stehen durchgeführt werden, da so die Lage der Organe am besten eingeschätzt werden kann.
Behandlung: Gebärmuttersenkung, was tun?
Das Ziel der Behandlung einer Gebärmuttersenkung ist immer die Minderung der vorliegenden Beschwerden. Gleichzeitig geht es darum, ein weiteres Absinken der Organe zu vermeiden. Zur Therapie einer Senkung stehen diverse Behandlungsmöglichkeiten zur Verfügung. Die Art der Therapie hängt aber zum einen davon ab, wie weit die Gebärmuttersenkung schon fortgeschritten ist und zum anderen vom Lebensalter sowie einem etwaigen Kinderwunsch.
- Beckenbodentraining
Leichte Formen einer Senkung der Gebärmutter lassen sich sehr gut durch gezieltes Beckenbodentraining behandeln. Darüber hinaus kann auch die Therapie mit speziellen Beckenbodentrainern wie Elektrostimulation oder Beckenbodentrainingskugeln wirksam sein.
Nach einer Schwangerschaft und einer vaginalen Geburt sollte auch die Rückbildungsgymnastik keinesfalls auf die lange Bank geschoben werden!
Übrigens: Kennst Du schon meinen Mammacita Online Rückbildungskurs? In nur 8 Wochen findest Du nach der Schwangerschaft zurück zu einem fitten und kräftigen Körpergefühl.
- aufrechte Körperhaltung
Eine aufrechte Körperhaltung ist die halbe Miete für einen gut funktionierenden Beckenboden und wirkt sich somit auch positiv bei einer Senkung aus. Nur in einer aufrechten Haltung können unsere Bauch- Rücken- und Beckenbodenmuskeln Hand in Hand arbeiten, die Beckorgane in ihrer natürlichen Position halten und die Druckbelastung auf den Beckenboden reduzieren.

Wichtig: Neben Beckenbodentraining ist auch die Kräftigung der gesamten Rumpfmuskulatur wichtig, um sich mühelos aufrichten zu können.
- Konservative Behandlung durch Ernährung und Bewegung
Nachdem Übergewicht ein Risikofaktor für eine Gebärmuttersenkung ist, sind eine ausgewogene Ernährung und ausreichend Bewegung sehr wichtig. Um das Körpergewicht sanft, aber effektiv zu senken, eigenen sich Sportarten wie Schwimmen, Gymnastik, Wandern, Walken, ausgiebige Spaziergänge, Radfahren und auch Yoga. Wie oben bereits erwähnt wirkt eine ballaststoffreiche Ernährung Stuhlauflockerd und somit Verstopfungen entgegen.
- Gebärmuttersenkung Wechseljahre
Ist eine Gebärmuttersenkung oder eine Scheidensenkung auf hormonelle Veränderungen (in den Wechseljahren oder nach der Geburt) zurückzuführen, kann eine Östrogentherapie helfen, die lokal – in Form von Vaginalzäpfchen oder Creme – verabreicht wird. Das Östrogen verbessert die Elastizität von Beckenboden und der Vagina.
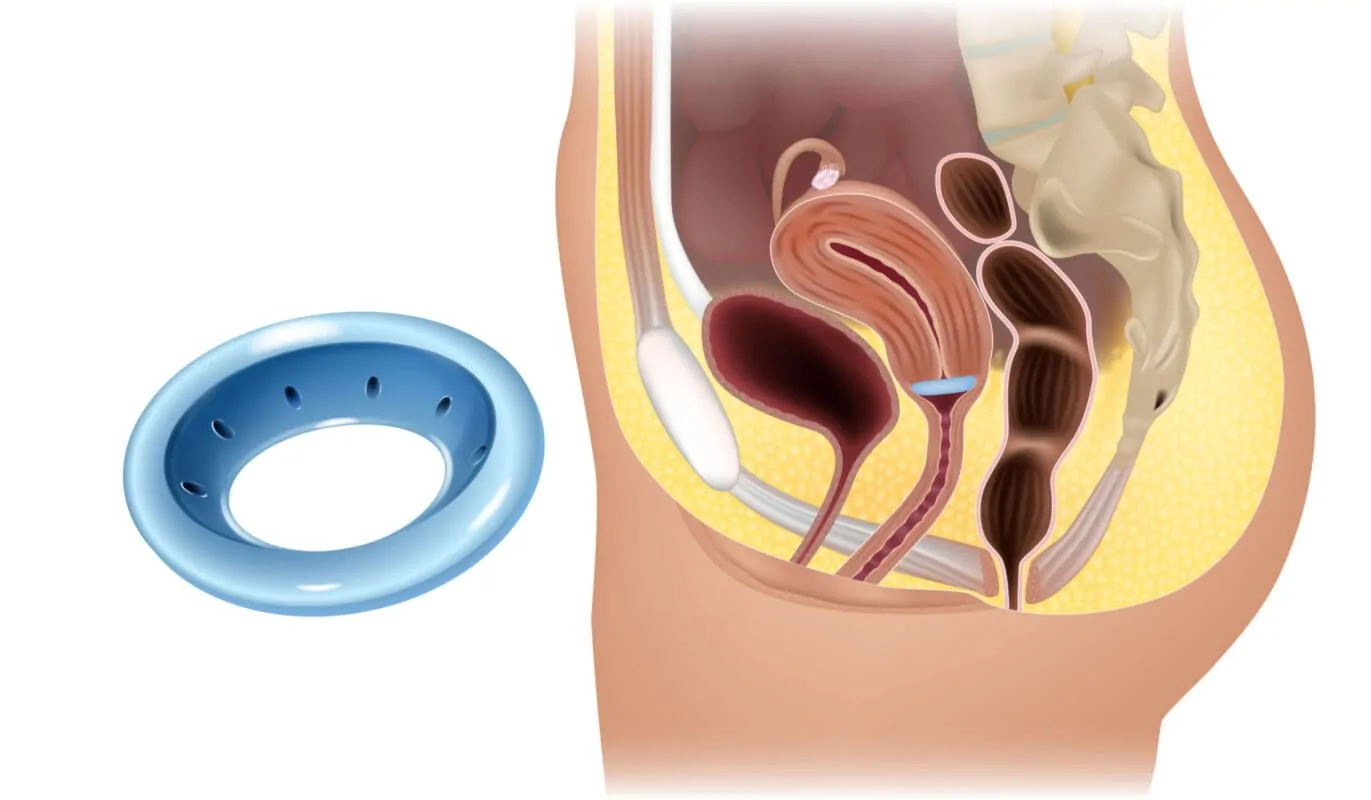
- Pessar
Ein einfaches und effektives Mittel zur Verbesserung der Lebensqualität, kann ein Pessar darstellen, ein medizinisches Hilfmittel aus Silikon oder Hartgummi, welches in die Scheide eingeführt wird und je nach Modell die Gebärmutter, und/oder die Blase und den Blasenhals unterstützt. Es gibt sie in schalen-, würfel- oder ringförmiger Form. Damit Pessare richtig sitzen, sollten sie von einem Urogynäkologen oder einer Beckenbodenphysiotherapeutin angepasst werden. Man kann sie dauerhaft oder nur in bstimmten Situationen (z.B. beim Sport) tragen.
Postpartal kann ein Pessar den Beckenboden und die stark überdehnten Bänder der Gebärmutter entlasten und so die Rückbildung der Bänder fördern und das Risiko einer Gebärmutterdenkung reduzieren. Auch in der Schwangerschaft kann ein Pessar angewendet werden, um die Entstehung einer Senkung nach der Geburt vorzubeugen. Die Hauptfunktions eines Pessars besteht darin unangenehme Symptome zu lindern und nicht eine Gebärmuttersenkung rückgängig zu machen.
- Gebärmuttersenkung Operation
Ist die Gebärmuttersenkung stark fortgeschritten oder ist es sogar zu einem Gebärmuttervorfall (Uterus Prolaps) gekommen, reichen konservative Behandlungsmethoden in der Regel nicht mehr aus und es braucht eine Operation. Abhängig vom ärztlichen Vorbefund stehen diverse Operationsmethoden zur Verfügung, die im Bedarfsfall auch kombiniert werden können. Im Allgemeinen arbeiten Ärzte heute gebärmuttererhaltend. Im Rahmen einer Gebärmuttersenkung-Operation ist meistens kein Bauchschnitt erforderlich. Vielmehr erfolgt der Eingriff laparoskopisch oder über die Scheide.
Bei Frauen, die ihre Familienplanung abgeschlossen haben, wird der Arzt im Fall einer schweren Senkung unter Umständen zu einer Entfernung der Gebärmutter (med. Hysterektomie) raten. Lass Dich in jedem Fall immer umfassend zu den einzelnen Behandlungsmöglichkeiten beraten.
Trotz operativer Behandlungsverfahren ist Prävention das A und O. Aus diesem Grund ist ein beckenbodenschonendes Alltagsverhalten und gezieltes Beckenbodentraining unerlässlich.
- 50 Minuten Video-Kurs
- Zum Wahrnehmen und Kennenlernen des Beckenbodens
- Schritt für Schritt Anleitung
- Alltagstipps zur Beckenbodenschonung
- Beckenbodentest zum Ermitteln des persönlichen Ist-Zustandes
14,90 €
Welche Prognose hat eine Gebärmuttersenkung?
Nach einer Schwangerschaft ist die Gebärmutter bei vielen Frauen leicht abgesenkt. Das liegt am stark überdehnten Beckenboden und den Ligamenten der Gebärmutter. Falls Dein Gynäkologe einie Senkung bei Dir feststellt, muss Dich das nicht stark beunruhigen. Dein Körper befindet sich in der Rückbildungsphase und die Senkung kann sich spontan wieder zurückbilden. Aber, trotzdem solltest Du soweit wie im Alltag möglich deinen Beckenboden schonen. Nimm beispielsweise statt des Tragetuchs auch mal den Kinderwagen, um den Beckenboden zu schonen oder verteil die Wäsche auf kleinere Portionen oder lass sie gleich von deinem Partner tragen.
Unabhängig von Schwangerschaft und Geburt steht meist die symptomatische Behandlung im Fokus. Bei sehr leichten Formen, kann sich eine Gebärmuttersenkung zwar noch zurückbilden, aber bei einem fortgeschritten Gebärmutterprolaps ist eine Rückbildung unwahrscheinlich und wird sich mit der Zeit verschlechtern. Mit entsprechenden Therapiemaßnahmen wie etwa einer Körpergewichtsreduktion, einem gezielten Beckenbodentraining oder der Pessar-Versorgung lässt sich die Uterus-Absenkung in der Regel stabil auf einem Level halten.
Können konservative Methoden nicht mehr die gewünschte Wirkung erzielen und es kommt zu starken Beschwerden beziehungsweise zu Funktionsbeeinträchtigungen von Darm oder Blase, wird meist eine Operation empfohlen.
Mein Hebammentipp: Lass Dich in der postpartalen Phase von einer speziellen Beckenbodenphysiotherapeutin beraten. Sie sind die Fachfrauen, wenn es um Beckenbodenschwäche, Organsenkungen und Pessaranpassung geht. HIER findest Du eine Beckenbodenphysio in Deiner Nähe.
Wie fit ist Dein Beckenboden? – mach den Test

- Unsicher, ob dein Beckenboden für’s Joggen oder andere Sportarten ausreichend gekräftigt ist?
- Der Beckenbodenbelastungstest hilft dir herauszufinden, wie es deinem Beckenboden aktuell geht.
Hol Dir JETZT mein Anleitungsvideo und teste Deinen Beckenboden auf seine Belastbarkeit!
Lässt sich eine Gebärmuttersenkung vorbeugen?
Da es eine genetische Veranlagung zu schwachem Bindegewebe gibt und auch Schwangerschaften wie Geburten nicht immer nach Plan verlaufen, lässt sich eine Gebärmuttersenkung zwar nicht hunndertprozentig vorbeugen, aber das Risiko durch gezielte Maßnahmen oder Verhaltensregeln deutlich reduzieren. Besonders effektiv sind dabei regelmäßige Übungen zur Stärkung der Beckenbodenmuskulatur. Hilfreich ist auch ein moderates Bauchmuskeltraining und ausreichend Bewegung im Alltag. Vor allem Frauen, die unter einer angeborenen oder erworbenen Bindegewebsschwäche leiden, sollten ein gezieltes Augenmerk auf Beckenbodentraining legen, um Senkungssymptomen vorzubeugen.
Ich habe Dir hier einige Tipps zur Prävention zusammengestellt:
- Achte beim Heben und Tragen von schweren Lasten auf eine aufrechte Körperhaltung, um den Beckenboden nicht zu stark zu beanspruchen. Die Hebebewegung sollte im Idealfall unmittelbar nach dem Ausatmen und mit angespanntem Beckenboden ansetzen. Ebenso ratsam ist ein stabiler, breitbeiniger Stand.
- Entscheide dich für beckenbodenfreundliche Sportarten wie Pilates, Yoga, Schwimmen, Walken, Radfahren oder Wandern. Auch Reiten, Eislaufen oder Inlineskaten sind wirkungsvolle Sportarten für eine starke Beckenbodenmuskulatur.
- Präventives Beckenbodentraining. Gezielte Kräftigungsübungen lassen sich unkompliziert in den Alltag einbauen und nehmen kaum Zeit in Anspruch. Auch junge Frauen profitieren von Bodenbodengymnastik.
- Vermeide oder reduziere überschüssige Pfunde, indem Du auf eine gesunde, ausgewogene Ernährung und ausreichend körperliche Aktivität im Alltag achtest.
- Arbeite an Deiner Körperhaltung. Übe Dich mehrfach täglich bewusst aufzurichten.
- Sorge für weichen Stuhl, um übermäßiges Pressen auf der Toilette zu vermeiden.

FAQ – Fragen und Antworten
Wann kann eine Gebärmuttersenkung sichtbar werden?
Eine Gebärmuttersenkung wird äußerlich sichtbar, wenn sich der Gebärmutterhals und die Scheide durch die Scheidenöffnung nach außen stülpen. Die Rede ist in einem solchen Fall von einem Scheiden- bzw. Gebärmuttervorfall (Uterus prolaps). Auch nach einer Gebärmutterentfernung kann es dazu kommen, dass sich Scheide, Harnblase oder Darm nach außen stülpen.
Wann ist eine Operation erforderlich?
Zeigen konservative Behandlungsmethoden keine Wirkung mehr oder sind die Beschwerden infolge der Senkung stark ausgeprägt, muss eine Operation in Betracht gezogen werden. Der Arzt kann Dich hierzu umfassend beraten.
Kann eine Gebärmuttersenkung zu Blasenproblemen führen?
Blasenprobleme durch eine Gebärmuttersenkung zeigen sich häufig immer dann, wenn die Gebärmutter bereits so weit abgesunken ist, dass sie auf die Harnblase drückt. Senkt sich die vordere Scheidenwand ab, kommt es zu einem Blasenvorfall, eine sogenannte Zystozele. Sehr ausgeprägte Blasenvorfälle ziehen eine Stressinkontinenz nach sich, das bedeutet, dass beim Husten, Niesen oder bei körperlicher Anstrengung unwillkürlich Urin verloren gehen kann.
Hat eine Gebärmuttersenkung Folgen für spätere Schwangerschaften?
Gebärmuttersenkungen stehen einer erneuten Schwangerschaft nicht entgegen, doch infolge der intensiven Belastung von Bändern, Muskulatur und Beckenboden kann es während der Schwangerschaft zu einer Verstärkung der Symptome kommen, so zum Beispiel zu einer Intensivierung der Blasenschwäche.
Das Risiko einer Frühgeburt ist jedoch nicht erhöht und auch mit Geburtskomplikation muss nicht gerechnet werden. Ein lockerer Beckenboden ist kein Hindernis für eine natürliche Geburt. Trotzdem ist es wichtig, bereits während der Schwangerschaft auf ein regelmäßiges Beckenbodentraining zu setzen. Lass Dich zu diesem wichtigen Thema unbedingt von Deiner Hebamme beraten oder entdecke den Mammacita Beckenbodentraining-Videokurs für zu Hause.
Quellen
Vergeldt TF, Weemhoff M, IntHout J et al. Risk factors for pelvic organ prolapse and its recurrence: a systematic review. Int Urogynecol J 2015
Deutsche Gesellschaft für Gynäkologie und Geburtshilfe (DGGG), Österreichische Gesellschaft für Gynäkologie und Geburtshilfe (OEGGG), Schweizerische Gesellschaft für Gynäkologie und Geburtshilfe (SGGG). Indikation und Methodik der Hysterektomie bei benignen Erkrankungen (S3-Leitlinie). AWMF-Registernr.: 015-070. 2015.
https://www.thieme-connect.de/products/ejournals/pdf/10.1055/s-0042-104288.pdf
Frauenärzte im Netz: Scheiden- und/oder Gebärmuttersenkung, unter www.frauenaerzte-im-netz.de
frauengesundheitsportal.de der Bundeszentrale für gesundheitliche Aufklärung (BZgA): Gebärmuttersenkungen; inhaltlicher Stand Juli 2021; online abgerufen im Mai 2022 unter www.frauengesundheitsportal.de
gesundheitsinformation.de: Scheidensenkung und Gebärmuttersenkung; inhaltlicher Stand 28.Juli 2021; online abgerufen im Mai 2022 unter www.gesundheitsinformation.de











